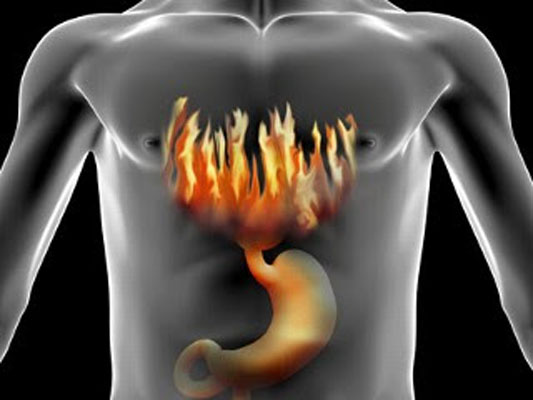
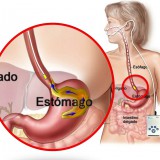
El Reflujo de contenido gástrico o dodenal al esófago: acídico, o alcalino o débilmente ácido, es relativamente frecuente en niños y adultos, y puede ser causa de anorexia, dolor epigástrico, vómitos, nauseas, sensación de fuego en el estómago (pirosis) o garganta, sensación de pesadez…de “digestiones pesadas”.
En ocasiones se puede deber a una alergia alimentaria, o a una infección por Helicobacter pylori. Como complicaciones en los pacientes no diagnosticados o no tratados correctamente, se puede producir con el paso de tiempo, sobre todo en niños , una estenosis esofágica, con sintomatología asociada de parada del bolo alimenticio y dificultad de deglución.
En otras ocasiones esta sintomatología puede deberse al desarrollo de una esofagitis eosinofílica, de etiología, evolución y tratamiento diferentes.
Se deben estudiar los pacientes con sospecha de reflujo gastroesofágico y descartar la patología (enfermedad por reflujo gastroesofágico, ERGE) que puede conducir al referido reflujo y además de fibroendoscopia alta, bajo sedación, se deberá realizar estudio de pH esofágico en 24 horas con sonda que detecte el reflujo acídico, alcalino o débilmente ácido; en estos dos últimos el uso del Omeprazol o similares estará contraindicado.
En el adulto, el reflujo repetido (ERGE) puede evolucionar a estenosis (o estrechamiento) esofágico o a la lesión precancerosa de ESOFAGO DE BARRETT.
Vayamos a WIKIPEDIA y transcribamos algo sobre el ESÓFAGO o SÍNDROME DE BARRETT:
El esófago de Barrett, también llamado síndrome de Barrett, se refiere a un cambio anormal de las células de la porción terminal del esófago, es decir, una metaplasia, que puede ser el resultado de lesiones debido a exposición al ácido estomacal o por esofagitis de reflujo. El esófago de Barrett está presente en un 10% de pacientes que que requieren atención médica por reflujo gastroesofágico. Se considera un trastorno pre-maligno, por estar asociado a un cierto riesgo de cáncer del esófago, aunque los enfermos bajo control endoscópico y tratamiento adecuado pueden minimizar ese riesgo.
La condición fue descrita por Phillip Rowland Allison en 1948. El término, esófago o síndrome de Barrett, recibe el nombre por el Dr. Norman Barrett (1903–1979), cirujano británico nacido en Australia que describió el trastorno en 1957.3
La principal causa de esófago de Barrett es la Enfermedad por reflujo gastroesofágico (ERGE), la que permite que el contenido del estómago dañe las células que envuelven la superficie del esófago inferior. Sin embargo, no todos los pacientes con ERGE desarrollan un esófago de Barrett. No se ha podido predecir con certeza cuales de los pacientes con pirosis llegará a tener un esófago de Barrett. A pesar de que no hay una relación entre la gravedad de la acidez y la aparición del esófago de Barrett, hay una relación directa entre la pirosis crónica y el desarrollo de un esófago de Barrett. Más difícil todavía, algunos pacientes con la metaplasia de Barrett no sufren en absoluto, de sensación o gusto amargo en boca o garganta o ardores de estómago o esófago.
- El esófago de Barrett puede no ser tan malo como a primer vista pudiera paracer
- Es mejor, por supuesto, en general que un paciente con enfermedad por refljo gastroesofágico no padezca esófago de Barrett ni pueda desarrollar una estenosis esofágica, por lo que las medidas médicas con dieta especial o diferentes medicamentos, según el tipo de reflujo acídico, alcalino o débilmente ácido o medicamentos, deben ser encaminadas a evitar las molestias, estenosis o Barrett. Repito, si el reflujo es alcalino o débilmente ácido la administración de Omeprazol o similar puede empeorar al paciente.
Y podemos preguntar ¿como reaccionar o enjuiciar un esófago de Barrett ?,¿ qué dictamina la gravedad del esófago de Barrett?
Para responder a estas preguntas echemos un vistazo al resumen (o leed el original) sobre lo publicado recientemente según un estudio en 1.791 pacientes, que ya es publicar (Low Risk of High-Grade Dysplasia or Esophageal Adenocarcinoma Among Patients With Barrett’s Esophagus Less Than 1 cm (Irregular Z Line) Within 5 Years of Index Endoscopy. Thota PN, Vennalaganti P, Vennelaganti S, et al Gastroenterology. 2016 Dec 15. Low Cancer Risk in Barrett Esophagus With Irregular Z Line – Medscape – Apr 03, 2017).
Afirman estos autores que el riego anual para desarrollar un adenocarcinoma de esófago (EAC) es de 0,25%, mucho más bajo que lo que se había afirmado en trabajos anteriores. Hay consenso en que el riesgo, de EAC aumenta con la longitud del esófago de Barrett (BE), los riesgos específicos para la progresión a la displasia de alto grado o EAC son menos claros en el segmento corto BE (SSBE) -definido como <1 cm intestinal con metaplasia en el esófago distal, y también conocido como una línea Z irregular.
En este estudio multicéntrico prospectivo, se evaluó una cohorte grande y bien definida de pacientes con esófago de Barrett (BE) de varios centros de referencia de atención terciaria en los Estados Unidos y Europa. Se incluyeron 1791 pacientes con BE no displásicos, tanto en la primera endoscopia índice como después de 1 año o más de seguimiento.
Después de una media de seguimiento de 4,8 años, hubo 71 casos de progresión a displasia de alto grado o EAC en pacientes con BE ≥ 1 cm (n = 1624) en comparación con aquellos en la cohorte con esófago de Barrett de segmento corto( SSBE / línea Z irregular (N = 167)). No hubo diferencias demográficas significativas entre estos dos grupos.
Norma recomendada
La guía nacional más reciente del American College of Gastroenterology aconseja no realizar biopsia para SSBE cuando existe una línea Z normal o cuando hay <1 cm de variabilidad de la mucosa en la unión esofagogástrica. La metaplasia intestinal del cardias (parte del estómago más superior en contacto con el esófago) es evidente en hasta un 20% de los pacientes, mientras que la historia natural de ésta en la unión esofagogástrica no está asociada con el adenocarcinom de esófago (EAC).
Los hallazgos de este estudio apoyan firmemente las recomendaciones del American College of Gastroenterology de que una línea Z irregular ( de menos de 1 cm) , en ausencia de irregularidad específica de la mucosa (por ejemplo, nódulo, úlcera, irregularidad de la cripta), no debe ser biopsiada y no entraña riesgo de evolución a adenocarcinoma de esófago. Serán aconsejables controles posteriores.
Categorizado como:
ARTÍCULOS CIENTÍFICOS674DOLORES DE VIENTRE162NUTRICIÓN335OTROS DE INTERÉS237TRASTORNOS DIGESTIVOS319alimentación infantil256Etiquetado como:
adenocarcinoma de esófago3alergia alimentaria4anorexia49digestiones pesadas. pH metria eofágica con lectura para ácidos1dolor abdominal115dolor epigástrico5esofagitis eosinofílica38esomeprazol33estenosis esofágica2Helicobacter pylori34huevo11infecciones respiratorias58leche de vaca99microbioma intestinal52nauseas33neurología y gastroenterología89pH metria eofágica con lectura para alcalinos. esofagitis1problemas gastrointestinales262reflujo acídico3reflujo alcalino7reflujo de contenido duodenal1reflujo débilmente ácido2reflujo gastroesofágico47sensación de fuego en el estómago (pirosis) o garganta1sensación de pesadez en el vientre1vómitos91